|
La fame d’aria di cui parla Daniele Mencarelli (già autore di “Tutto chiede salvezza” e “Bambino Gesù”) è un qualcosa che solo chi ha provato è in grado di comprendere, placata forse e solo a tratti, dai silenzi rispettosi, dalle parole misurate, dagli sguardi discreti e dalla vicinanza silenziosa che solo in un piccolissimo borgo molisano si possono ancora trovare. I caregivers sono un esercito invisibile e malgrado l’OMS e la comunità scientifica internazionale sottolineino da tempo l’esigenza di offrire supporto al caregiver a fronte dell’energia spesa quotidianamente per il suo compito di assistenza informale, nella realtà si è ben lontani da tale pratica. La cura è spesso logorante e frustrante e i caregivers riferiscono spesso sentimenti di svilimento, angoscia, deprivazione energetica dovuta al carico assistenziale, solitudine, assenza di relazioni sociali al di fuori del contesto domestico. E’ accertato che l’attività di cura informale sia in grado di abbassare le difese immunitarie del familiare convivente, attraverso la modificazioni del ritmo sonno-veglia e delle abitudini alimentari, oltre che dal profondo disagio psicologico sperimentato dall’esigenza di adattarsi allo stato del genitore, del coniuge o del figlio. La ricerca scientifica ha confermato negli anni passati come nel caregiver l’aumento di cortisolo porta a un controllo inefficiente delle risposte fisiologiche, oltre che a livello cognitivo un decremento di memoria, bassi livelli di attenzione e velocità percettiva. Alto è il rischio anche di psicopatologie come depressione e PDTS. I caregivers si sentono puniti da una realtà ingiusta, incompresi dal sistema in cui vivono nelle loro reali esigenze, “in gabbia” e “in trappola”, emotivamente svuotati e costretti a camminare con un peso e una catena che li fa procedere quotidianamente a un passo diverso da quello degli altri, mentre gli altri continuano la loro vita. Mencarelli narra una storia padre figlio delicata quanto intensa, che ripropone, dopo Una notte ho sognato che parlavi, Alla fine qualcosa ci inventeremo, e Io, figlio di mio figlio di Gianluca Nicoletti, il sottile quanto delicato tema della del caregiving e della genitorialità. Bibliografia per approfondire Marsack-Topolewski, C. N. (2023). Predictors of quality of life for aging family caregivers of adults with autism. Journal of Family Social Work, 1-17. Mencarelli D. (2023) Fame d’aria, Mondadori. Nicoletti G. (2013)Una notte ho sognato che parlavi, Mondadori. Nicoletti G. (2014) Alla fine qualcosa ci inventeremo, Mondadori. Nicoletti G. (2018) Io, figlio di mio figlio, Mondadori. Patel, A. D., Arya, A., Agarwal, V., Gupta, P. K., & Agarwal, M. (2022). Burden of care and quality of life in caregivers of children and adolescents with autism spectrum disorder. Asian Journal of Psychiatry, 70, 103030.
0 Commenti
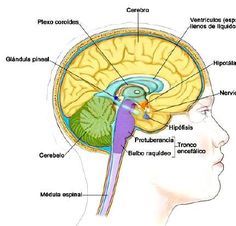
Il burnout è un fenomeno che è stato indagato a partire dagli anni 80 per le seguenti categorie professionali: insegnanti, educatori assistenti sociali, infermieri, operatori sociosanitari, ma anche, a partire dal periodo post-pandemico, per psicologi, medici, specializzandi e altre persone operanti nel contesto sanitario. Il fenomeno riguardava, quindi, persone che prima di allora avevano affrontato il proprio lavoro con grande impegno, entusiasmo e una forte dose di idealismo che andavano incontro ad un esaurimento emotivo, ovvero uno stato in cui ci si sente emotivamente esausti. La persona non riesce più a immedesimarsi negli altri né a pensare e agire in modo empatico. L’individuo va incontro a un processo di progressiva e rapida “depersonalizzazione”, un termine specialistico, con il quale, si intendono soprattutto le percezioni e le emozioni negative nei confronti degli utenti in affidamento o verso i collaboratori nell’ambito lavorativo, non preesistenti all’inizio dell’incarico; un cambiamento, cioè, nell’atteggiamento verso le altre persone che costituiscono l’ambiente di lavoro, che a loro volta percepiscono la persona che interagisce con loro in modo diverso: Anche la persona stessa si sente «diversa», con ridotta efficienza personale, ovvero, l’individuo si sente meno efficiente a livello di competenza professionale e, di fatto, lo è in misura sempre maggiore: ha la sensazione di non poter dare tutto ciò che in realtà è nelle sue facoltà e che, considerando le sue qualifiche, ci si dovrebbe e ci si potrebbe aspettare da lei. Prima o poi, anche nell’ambiente di lavoro e familiare ciò viene notato, poiché una persona che ha questo tipo di sensazione sbaglia più facilmente ed è sensibilmente più lenta nello svolgimento dei suoi compiti. I primi sintomi sono iniziale senso di demotivazione, primi segni di ansia, disturbi nel sonno, difficoltà a concentrarsi, difficoltà a prendere decisioni, irritabilità. L’eziopatogenesi è spesso multifattoriale, dovuta ad aspetti di vulnerabilità personale che si intersecano con situazioni specifiche legate al contesto lavorativo. Vi sono alcuni indizi secondo cui il rischio di burnout è maggiore nelle persone con determinati tratti della personalità (locus of control esterno). Il rischio di entrare in un processo di burnout è quindi particolarmente marcato nelle persone che affrontano i loro compiti con un’elevata partecipazione emotiva e un forte impegno. Un tale atteggiamento può comportare profonda frustrazione e delusione, dato che nel mondo del lavoro di oggi conta esclusivamente il risultato, l’«outcome», mentre si bada ben poco all’impegno emotivo e personale. Diversi autori hanno dimostrato che un forte carico di lavoro e la pressione del tempo si associano a una più frequente comparsa di burnout (Schulze, 2005). Il nostro livello di stress aumenta in proporzione all’aumento di mole di lavoro che dobbiamo sbrigare in un tempo sempre più ristretto. Se tali condizioni si limitano a un breve periodo, la maggior parte di noi è in grado di sopportarle, ma qualora una simile situazione dovesse perdurare, prima o poi chiunque entrerà in un processo di burnout. Esistono determinate professioni o determinati settori la cui forte correlazione con un rischio di burnout è molto evidente. Ciò sembra dipendere dalle esigenze specifiche e i conflitti di ruolo nell’ambiente di lavoro comportano un elevato fattore di rischio. Per conflitti di ruolo si intendono quelle situazioni in cui, in riferimento al profilo professionale, le aspettative nei confronti di una persona sono in parte contraddittorie. Un altro importante fattore di rischio per il burnout sono i compiti non definiti chiaramente, i posti o i profili dei requisiti descritti male o non chiaramente. Se si avvertono i primi sintomi è utile chiedere aiuto, senza provare paura o vergogna, rivolgersi a uno psicoterapeuta o medico curante, valutare un periodo di riposo (che si tratti di ore, giorni, settimane). Non colpevolizzarsi, essere consapevole che è una cosa che può succedere e che tutti siamo vulnerabili., avere verso se stessi un atteggiamento non giudicante ma gentile. Malgrado la vita e i ritmi della quotidianità odierna siano fagocitanti è opportuno gestire il proprio tempo con attività e relazioni che siano in grado di nutrire e arricchire la nostra mente, stabilendo confini interpersonali basati sull’ assertività, non dimenticandosi mai di sé stessi, perché il nostro tempo libero nutre l’energia che utilizziamo a lavoro. E’ utile in forma preventiva praticare sport e mantenere abitudini sane, limitando l’uso di dispositivi tecnologici, monitorando sempre a propria sfera emotiva e il proprio livello di energia psichica. Bibliografia e spunti di approfondimento Addorisio, B. (2020). Le tradizioni della regolazione emozionale e dell’intelligenza emotiva nell’abuso dei Social Network (Master's thesis, Università di Parma. Diparimento di Medicina e Chirurgia). Berger M, et al. Positionspapier der Deutschen Gesellschaft für Psychiatrie, Psychotherapie und Nervenheilkunde (DGPPN) zum Thema Burnout. Berlin. 2012. www.dgppn.de Bishop SR. What do we really know about mindfulness-based stress reduction? Psychosom Med 2002;64:71–84. Burisch M. Das Burnout-Syndrom. Berlin und Heidelberg. Springer Verlag 2013. Catalano, C. (2020). Burnout: il riflesso dello smart working. Coon T, et al. Does participating in physical activity in outdoor natural environments have a greater effect on physical and mental wellbeing than physical activity indoors? A systematic review. Environ Sci Technol 2011 Mar 1;45(5):1761–1772. COSTANTE, A. C. D. R. Riflessioni sulle conseguenze psichiche della reperibilità sempre e ovunque tra i giovani. Crescere nell’era digitale, 74. DELLE DIPENDENZE, E. L’uso problematico di Internet nei giovani Un programma psicoeducativo per la scuola media. Dilling H, Mombour W, Schmidt MH. Weltgesundheitsorganisation: Internationale Klassifikation psychischer Störungen. ICD-10 Kapitel V(F) Klinisch-diagnostische Leitlinien. Verlag Hans Huber, Bern, Göttingen, Toronto, Seattle. 1991. Elliott R. Executive functions and their disorders. Br Med Bull 2003; 65:49–59. Freudenberger HJ. Staff Burnout. Journal of social issus 1974;30: 159–165. Moscatello, G. (2022). La filosofia dei social network: Come la consapevolezza può aiutarci a trovare l'equilibrio in una vita iperconnessa. Edizioni Lindau. Pressley, T. (2021). Factors contributing to teacher burnout during COVID-19. Educational Researcher, 50(5), 325-327. Rizzo, F. (2019). Iperconnessi e::: dimenticati: ai tempi dei social, ci si ammala di FoMO. Iperconnessi e::: dimenticati: ai tempi dei social, ci si ammala di FoMO, 72-85. Senatore, M. (2019). Bambini digitali: l'alterazione del pensiero creativo e il declino dell'empatia. Il Leone Verde. Shah, M. K., Gandrakota, N., Cimiotti, J. P., Ghose, N., Moore, M., & Ali, M. K. (2021). Prevalence of and factors associated with nurse burnout in the US. JAMA network open, 4(2), e2036469-e2036469. Willard-Grace, R., Knox, M., Huang, B., Hammer, H., Kivlahan, C., & Grumbach, K. (2019). Burnout and health care workforce turnover. The Annals of Family Medicine, 17(1), 36-41.  “Il più grande strumento del terapeuta è la sua stessa persona” (Minuchin S., L’Arte della terapia familiare, 2016, pag. 22). Le ricerche in ambito psicoterapeutico hanno recentemente proposto una chiave di analisi e intervento in forma integrata, con particolare predilezione degli approcci cognitivi e sistemico-relazionali, in quanto, per questi, più che per altri, si dispone di evidenze empiriche che ne dimostrano l’efficacia e la flessibilità di utilizzo, nella ricerca di una metodologia clinica basata su pratiche evidenced based. L’approccio integrato in psicoterapia passa attraverso un processo di comprensione di sé, di come si dà significato alla realtà. Ognuno di noi tende infatti a confermare degli schemi mentali interiorizzati su sè stessi e gli altri, che attivano dei comportamenti coerenti con questi criteri di valutazione, senza darsi l’opportunità di cogliere il significato autentico di quello che si prova veramente. Durante il ciclo di vita i processi di sofferenza avvengono proprio quando le risorse individuali sembrano essere meno disponibili ad offrire riletture efficaci e a portare un riequilibrio di crescita nella discrepanza con la realtà esterna. Un approccio integrato in psicoterapia permette al terapeuta di offrire al paziente, anche con il contributo delle moderne scoperte in neuroscienze, non tanto spiegazioni intellettuali, quanto piuttosto nuove esperienze emozionali correttive (Alexander, 1948; Liotti e Farina, 2011). La clinica (Liotti e Farina, 2011) è il luogo dove l’operare incontra quelle «convergenze» sempre meno «sorprendenti» (Bowlby, 1988, 113) con altri modelli di psicoterapia (Liotti, 2011). Grazie alla teoria dell’attaccamento e al recupero delle altre teorie evolutive ed evoluzionistiche del passato, come quelle di Jackson, Janet, Ey, Sullivan (Meares, 1999; Farina et al., 2005; Liotti e Farina 2011), e grazie anche alla «svolta relazionale» in psicoterapia che «ha considerato l’uomo come soggetto generatore di significato che si costruisce nella relazione» (Lingiardi et al., 2011, XXIV), le differenze di scuola nell’operare in psicoterapia appaiono sempre più sottili e formali. È così più facile comprendere le seguenti parole di John Bowlby: «Io penso che queste etichette sono piuttosto fuorvianti perché in realtà la psicoterapia cognitiva che Liotti rappresenta e la terapia psicoanalitica che io rappresento convergono» (Bowlby, 1990). I vantaggi e i punti di forza di un approccio integrato in psicoterapia riguardano per l’appunto la conoscenza puntuale e precisa di vari paradigmi, e delle tecniche a loro legate, in maniera tale da poter modellare la terapia sulle specifiche esigenze del paziente e sul passaggio evolutivo che sta attraversando, sulla sua storia, sui suoi sintomi, sulle difficoltà e sulla sua patologia, tutto ciò in una cornice integrata e armonica che si pone in contrasto con la frammentazione dovuta all’acquisizione veloce e a basso costo di tecniche, che poi si usano indifferentemente per qualunque tipo di disturbo, circostanza che costituisce invece una vera minaccia per il futuro della psicoterapia. Per tali circostanze la metodologia tipica dell’approccio integrato si rivela utile anche con pazienti che in passato hanno provato altre esperienze di terapia e vogliono approfondire altri ambiti, aspetto e problematiche della propria esistenza. Merito degli orientamenti relazionali in psicoterapia, ripresi e valorizzati dall’ approccio integrato, sono sicuramente l’attenzione data al valore delle esperienze reali nello sviluppo normale e patologico, agli eventi di vita e alle relazioni concrete, alle storie di sviluppo ma anche alle interazioni interpersonali attuali, soprattutto quelle in cui le credenze negative formate durante lo sviluppo determinano, circolarmente, situazioni problematiche, sofferenza e sfavorevoli conferme. Tali circolarità sono state denominate «cicli interpersonali disadattativi» (Semerari, 2010). L’approccio integrato conserva in tal senso il merito di poter approfondire limiti, applicabilità e potenzialità dei vari modelli (ovviamente non solo in maniera teorica ma anche in maniera clinica ed esperienziale in un’ottica di conoscenza profonda); in un’ottica integrata che tiene conto anche delle più moderne teorie cognitive ed evolutive in cui la psicopatologia del ciclo di vita (Maggiolini, 2017) considera il disagio mentale come un modo disfunzionale di affrontare un nuovo compito evolutivo. I momenti di transizione nel corso del ciclo di vita sono sono trasformazioni sia quantitative che qualitative: il succedersi delle fasi evolutive è frutto di una dialettica costante tra genetica e ambiente in cui è necessario considerare l’individuo nel suo contesto (ibidem). La patologia è in tal senso un blocco nella traiettoria evolutiva di una persona o di una famiglia che porta a un comportamento disadattativo. Le tecniche utilizzate nella psicoterapia ad approccio integrato mirano ad un intervento sulla sfera cognitiva per individuare pensieri ricorrenti o convinzioni avversative al benessere, oppure schemi rigidi di ragionamento che possono causare alla persona forti e persistenti reazioni emotive negative; ciò viene sempre associato ad un lavoro sulle dinamiche intra e inter psichiche, e alle recenti evidenze della neuropsicologia relative allo sviluppo del nostro cervello e della nostra mente. Assume in tale contesto un nuovo significato ricostruire la trama evolutiva del paziente, della coppia e/o della famiglia anche a livello intergenerazionale: recuperare informazioni preziose dalla forte valenza emotiva; facendo sentire i pazienti soggetti attivi, dinamici e, impegnati in un processo di metamorfosi relazionale, risulta fondamentale anche quando i contenuti emersi in seduta sono particolarmente dolorosi e difficile da narrare. Bibliografia Ferrero, A. (2017). Processi ed esiti in psicoterapia: il ruolo della relazione terapeutica. Riv. Psicol. Indiv, 82, 55-68. Gallo, E., & Ceroni, G. B. (2011). Possibili correlati neurobiologici di quattro specifici fattori comuni della relazione terapeutica. Quaderni Italiani di Psichiatria, 30(1), 43-55. Kreutzer, J. S., Mills, A., & Marwitz, J. H. (2016). Ambiguous loss and emotional recovery after traumatic brain injury. Journal of Family Theory & Review, 8(3), 386-397. Lambert, J. E., Holzer, J., & Hasbun, A. (2014). Association between parents’ PTSD severity and children's psychological distress: A meta‐analysis. Journal of Traumatic Stress, 27(1), 9-17. Lee, W. Y. (2017). An Unexplored Subsystem—Young Children as Healers: Dialogue With Sal Minuchin. Journal of Systemic Therapies, 36(4), 35-45. Lingiardi, V. (2018). Diagnosi e destino. G. Einaudi. Minuchin, S. (2017). Deconstructing Minuchin. Journal of Systemic Therapies, 36(4), 95-97. Minuchin, S. (2018). Families and family therapy. Routledge. Moore, D. S. (2015). The developing genome: An introduction to behavioral epigenetics. Oxford University Press. Tafà, M., & Bracaglia, F. (2016). Conoscere la famiglia: strumenti clinici e di ricerca. Sapienza Università editrice. Vallar, G., & Papagno, C. (2018). Manuale di neuropsicologia. Clinica ed elementi di riabilitazione. Il Mulino. Endocrinologia e Psicoterapia: aspetti neuro-cognitivi delle patologie ipotalamo-ipofisarie6/8/2023 La lettura scientifica inerente gli aspetti neuropsicologici legati a patologie ipotalamo ipofisarie croniche e progressive è ancora scarsa, anche se nella pratica clinica è ormai noto il rischio di ansia, difficoltà legate al sonno, generale abbassamento del tono dell’umore e sintomatologie correlate allo stress per i pazienti affetti da tali patologie. In un’equipe multidisciplinare che ha come obiettivo centrale la cura e la presa in carico del paziente nella sua globalità, uno psicoterapeuta, con esperienza e formazione specialistica in tale ambito, è in grado di valutare quanto la patologia influenzi la qualità della vita del paziente e delle persone a lui attorno, nonché di prevenire o intercettare precocemente vissuti di malessere psicologico e monitorarli nel tempo. Spesso i pazienti affetti da patologie ipotalamo ipofisarie riferiscono, durante i controlli in sede ambulatoriale nei centri di eccellenza, l’esigenza di un consulto con uno specialista psicoterapeuta dovuto a volte a un pervasivo senso di isolamento: ogni diagnosi di patologia porta con sé una ridefinizione marcata del proprio progetto di vita, della percezione di sé, della propria identità e del ruolo attivo che si ricopre nelle relazioni affettive, sociali e afferenti a contesti lavorativi. La presenza dello psicoterapeuta nel contesto di ambulatorio di malattie dell’ipofisi, accanto alla figura dello specialista in endocrinologia è motivata dall’esigenza di analizzare e contenere, in maniera scientifica e sistematica, attraverso gli strumenti proprio della sua professione, i vissuti psichici che il paziente costantemente riporta e correla alla sua malattia, nonché di valutare quanto siano adattative le strategie di coping da lui utilizzate. La situazione diventa più gravosa dal punto di vista mentale quando la patologia si presenta in comorbilità con altre patologie. La quotidiana convivenza con i sintomi derivanti da una malattia persistente nel tempo, progressiva e poco frequente nella popolazione generale costituisce una condizione di rischio vulnerabilità per la salute e il benessere psicologico per il soggetto affetto. La ricerca empirica ha dimostrato come problemi psicologici non sanati in tali tipi di pazienti abbiano portato a parità di condizioni di partenza a una prognosi e a un decorso della patologia meno favorevole. Le Best Practices, per tali patologie, ipotizzano una traduzione, nella pratica clinica, di una visione olistica derivante da un approccio bio-psico-sociale, con il coinvolgimento e l’attivazione di tutte le risorse di un’equipe multidisciplinare e multi-professionale, al fine di: massimizzare gli effetti di una buona comunicazione, promuovere e facilitare la gestione delle relazioni, delle emozioni e dello stress all’interno di un contesto multidimensionale, nel rispetto delle reciproche competenze, per elaborare un progetto clinico assistenziale centrato sulle esigenze del paziente. BIBLIOGRAFIA ALFI, G. (2018). Modulazione endocrina del sonno e delle funzioni cognitive nel modello clinico dell'acromegalia: il ruolo del GH. Ambrosio, M. R., Gagliardi, I., Chiloiro, S., Ferreira, A. G., Bondanelli, M., Giampietro, A., ... Zatelli, M. C. (2020). Acromegaly in the elderly patients. Endocrine, 68, 16-31. Calvo, V., Masaro, C., & Fusco, C. (2021). Attaccamento e regolazione emozionale nel ciclo di vita. Giornale italiano di psicologia, 48(3), 761-766. De Renzi, E. (2020). Caratteristiche e problemi della neuropsicologia. Giornale italiano di psicologia, 47(3-4), 1027-1044. Pedicelli, S. (2022). Gestione diagnostico-terapeutica del craniofaringioma in età pediatrica. L'Endocrinologo, 1-8. L’esperienza del ricovero in ospedale può avere per il bambino risvolti traumatici in quanto la malattia fisica rappresenta un evento che determina la rottura di un equilibrio precedentemente raggiunto e genera da un punto di vista sia organico che psicologico una situazione completamente nuova a cui il bambino deve adattarsi. L’evidente cambiamento nelle abitudini di vita determina la diminuzione delle possibilità di condurre un’esistenza autonoma e libera. Il bambino si trova costretto ad interrompere o allentare i suoi rapporti con l’ambiente esterno vede diminuire le sue possibilità di movimento fisico, subisce restrizioni nel regime alimentare. Si possono verificare dei rallentamenti degli arresti o delle alterazioni nel normale processo di crescita e sviluppo. Dal punto di vista psicologico risulta importante contrastare nel piccolo reazioni di passività e di sfiducia nei confronti della malattia. Che possono comportare un ulteriore indebolimento psicofisico. Sul vissuto emotivo del bambino e selle sue reazioni esercitano notevole influenza gli atteggiamenti psicologici dei genitori in particolare della madre che nella maggior parte dei casi rappresenta la figura di accudimento principale e la quale può contribuire ad aumentare o diminuire lo stato di disagio psicologico dovuto alla malattia. Il comportamento equilibrato della madre esercita un influenza positiva sul vissuto del bambino sia per la malattia stessa sia per quanto concerne le cure e le terapie. Al contrario la preoccupazione esagerata le manifestazioni ansiose e di iperprotezione hanno una diretta influenza nel provocare nel bambino la percezione della malattia come punizione. La degenza in ospedale difatti oltre ad accentuare la situazione di disagio psicologico dovuta alla malattia rappresenta anche per il piccolo paziente un’esperienza che implica la separazione dal nucleo familiare, l’ingresso in un ambiente che è spesso visto come ostile la necessità di sottoporsi a cure e terapie somministrate da molteplici figure professionali da molteplici figure professionali che per il bambino sono sconosciute. In quest’ottica il ricovero in ospedale puo alimentare fantasie e sentimenti di ansia e paura, legate all’allontanamento da casa; mentre nel lattante si verificano cambiamenti significativi nell’alimentazione e nel sonno, nei pazienti più grandi si puo manifestare una sintomatologia psicologica più sottile riguardante oscillazione del tono dell’umore, ansia, fobie, e-o alterazione dei disturbi con la figura materna. Numerosi studi hanno dimostrato che quando un bambino ospedalizzato può disporre della presenza costante accanto a sé della famiglia ha un recupero migliore e più veloce poiché si sente rassicurato e poiché la famiglia fuge da contenitore delle sue angosce e poiché nonostante la malattia infatti il bambino ha modo di “ricreare”anche in ospedale il suo ambiente familiare, mantenendo le sue relazioni significative. Da ciò si evince l’esigenza di prendere in carico e fornire supporto non solo al bambino o all’adolescente ma all’intero nucleo familiare, in linea con le ultime direttive dell’OMS. Supportare la famiglia ha uno scopo preventivo in termini di terapia e investimento di risorse ed energia sul futuro recupero del bambino. Un lavoro di esplorazione dei vissuti del bambino e della sua famiglia può permettere di dare alle emozioni confini e limiti ben precisi, in maniere tale da renderle più accettabili ed elaborabili e lasciar spazio alla presa di consapevolezza dell’esperienza in atto. Tradurre in parole l’esperienza emozionale vissuta in relazione a eventi traumatici migliora la salute psicofisica del paziente (Pennebaker e Beall 2022).Nel momento in cui una persona ripercorre in modo organizzato le sequenze dell’evento doloroso di dispone ad un sentimento di fiducia: è come se riscrivesse l’accaduto modificandolo e trasformando la carica distruttiva; ciò ha nei fatti effetti a lungo termine sul senso di efficacia (Bandura) e ricadute positive sull’ottimismo e sulle difese immunitarie. L’ uso del mezzo grafico e del colore nei bambini di età scolare e prescolare come strumento di espressione di vissuti personali legai all’immagine di sé e alla fase di ospedalizzazione, o di diari delle emozioni nei ragazzi più grandi per contestualizzare e elaborare l’esperienza vissuta, a livello emotivo, che puo essere carica di tensioni, lutti, separazioni e stress psicofisico legate alla fase di cura e trattamento, possono essere strumenti utili se veicolati in un contesto terapeutico di cura anche a livello mentale. I benefici di occuparsi dei piccoli pazienti anche dal punto di vista mentale non coinvolgono solo la famiglia di origine, ma a livello indiretto anche l’equipe curante e l’ntera area sociale in maniera estesa. Bibliografia DE VITA, C., Pellizzoni, S., & Passolunghi, M. C. (2019). L’esperienza di ospedalizzazione in età scolare: effetti a livello individuale, relazionale e sull’apprendimento. QUADERNI CIRD, 2019, 7-24. Guarino, A. (2006). Psiconcologia dell'età evolutiva. La psicologia nelle cure dei bambini malati di cancro. Edizioni Erickson. Guarino, A., & Lancellotti, R. (2017). Terapie distrazionali nei contesti clinici, sanitari ed educativi: Pet-Therapy, Musicoterapia, Arteterapia e Teatroterapia. FrancoAngeli. Felippe, M. L., Kuhnen, A., & Lelli, G. Ambiente fisico e significato ambientale nel processo di rigenerazione dallo stress in camere di degenza pediatriche. Matera, C. (2015). Il bambino e l'ospedale: raccomandazioni e proposte (Doctoral dissertation, Politecnico di Torino). Mosconi, G., & Zaninelli, F. L. (2022). Quando un bambino si ammala. Accompagnare i genitori nell’esperienza di malattia. Rivista italiana di educazione familiare, 20(1), 143-154. |
dott.ssa Vallillo psicoterapeuta articoli
Febbraio 2024
Contenuti e Riproduzione riservata sottoposti al diritto di citazione
Indice blog
Psicoterapia online, una riflessione su risorse e prospettive L’Accettance and Commitment Therapy Aspetti psicopatologici dell'Acromegalia Lo stress e il rischio di Burden del caregiver Il disturbo cognitivo minore di tipo afasico o amnesico La Fame d'Aria del caregiver familiare Burnout "bruciare fuori" Integrazione tra modelli in Psicoterapia Endocrinologia e Psicoterapia: aspetti neuro-cognitivi delle patologie ipotalamo-ipofisarie La degenza del bambino in ospedale Famiglia e malattia Siblings Day Il lutto simbolico nel familiare del paziente con patologia degenerativa L'Apprendimento Cooperativo e i gruppi nella scuola Rare pathologies: criticalities, possibility of interventios, and psychological aspects La sofferenza (nascosta) del Caregiver |




 Feed RSS
Feed RSS
